2018诺贝尔生理学或医学奖揭晓
在6年前的今天,2018年10月1日(农历2018年8月22日),2018诺贝尔生理学或医学奖揭晓。
北京时间2018年10月1日下午5点30分,诺奖委员会在瑞典卡罗林斯卡医学院宣布,2018年诺贝尔生理学或医学奖授予70岁的美国免疫学家詹姆斯·P·艾利森(James Allison)以及76岁的日本免疫学家本庶佑,以表彰他们在癌症疗法以及免疫负调控的抑制领域所作出的贡献。


詹姆斯·P·艾利森,美国免疫学家。2014年获生命科学突破奖、唐奖生技医药奖。

Tasuku Honjo(日语:本庶佑),日本免疫学家,美国国家科学院外籍院士,日本学士院会员。现任京都大学高等研究院特别教授。亚洲百大科学家。因PD-1、活化诱导胞苷脱氨酶的有关研究举世闻名,曾获得首届唐奖生技医药奖、京都奖以及华伦·阿波特奖等重要荣誉。
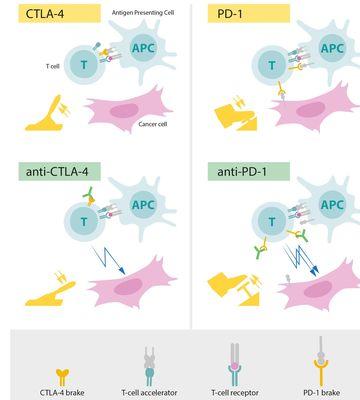
2018年医学奖获得者的发现之前,相关研究的临床发展并不迅速。“免疫检查点疗法”已经彻底改变了癌症治疗方法,并从根本上改变了我们对待癌症治疗的方式
今年的诺贝尔医学和生理学奖授予癌症免疫疗法,其中获奖的日本科学家本庶佑因其PD-1、活化诱导胞苷脱氧酶的有关研究举世闻名。其实就在今年8月,基于相关成果研制的肿瘤免疫治疗代表性药物PD-1抑制剂K药、O药刚刚进入中国,被称为广大癌症晚期患者的“神药”。那么,免疫药物如何救命?哪些患者可以使用免疫疗法?请看FDA专家的深度解析。
2015年8月20日,近91岁高龄的美国前总统吉米·卡特宣布自己确诊罹患晚期黑色素瘤,转移到脑中的4个瘤块约2毫米大小,准备向世界告别。幸运的是此时神药横空出世,他在PD-1药物的治疗下,3个月之后肿瘤奇迹般的消失了。直到今天,并无任何复发迹象。
上市仅仅几个月, 美国默沙东的Keytruda就荣获2015美国盖伦奖(Prix Galien Award) 最佳生物技术产品奖(Best Biotechnology Product)。该奖项被誉为医学界的“诺贝尔奖”, 用以表彰对人类健康带来深远影响的杰出新药发现, 是药物研发领域的最高殊荣。
从此,针对肺癌、淋巴瘤、肝癌、胃癌、结直肠癌等十多个恶性肿瘤的一系列临床试验大获成功。一个全新时代开启了,治愈肿瘤不再是梦。
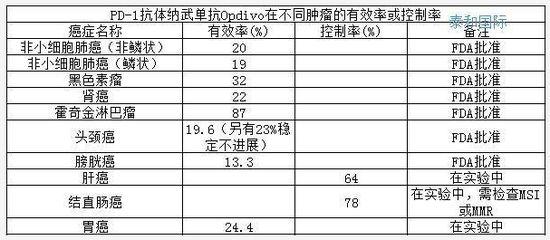
三年后的2018年8月28号,以默沙东的Keytruda(简称K药,也叫帕博利珠单抗)和施贵宝Opdivo(简称O药,也叫纳武单抗)为代表的“PD-1/PD-L1免疫治疗药物”正式进入中国,令国内广大肿瘤患者和家人欢欣鼓舞,这代表以前很多无药可治的晚期病人终于有了救命的“广谱神药”。
免疫治疗药物如何“救命”
——使肿瘤细胞“良民证”失效
肿瘤免疫治疗(Immuno-Oncology,IO)是通过调动机体的免疫系统,增强抗肿瘤免疫力,从而抑制和杀伤肿瘤细胞。肿瘤免疫治疗的代表性“PD-1/PD-L1药物”是当前肿瘤治疗领域中最具前景的方向之一。
PD-1抑制剂,包括PD-1抗体和PD-L1抗体,是一类免疫治疗的新药。主要的作用机制,是阻断PD-1和PD-L1之间的相互作用,因为这两个蛋白的相互作用,会帮助恶性肿瘤逃脱免疫系统的追杀,典型的“金蝉脱壳”。PD-1/PD-L1抗体,通过阻断这种“欺骗的伪装”,促进病人自身的免疫系统杀伤肿瘤。
简单来说,肿瘤细胞为了逃避人体免疫的追杀,在自身表面产生了一种被称为“PD-L1”的蛋白,相当于一个假的“良民证”。这个蛋白与免疫细胞表面的PD-1蛋白相结合,就会让人体免疫系统产生“这是良民”的错觉,从而放过肿瘤细胞,任其疯狂繁殖。
通过使用PD-1PD-L1抑制剂,使得肿瘤细胞的“良民证”失效(如上图)。这样肿瘤细胞就会被免疫细胞果断识破,对其持续围剿,从而达到病情缓解甚至治愈。
PD-1/PD-L1是“万灵神药”吗?
——筛选病人是最大难题
肿瘤免疫治疗已成为继手术、化疗、放疗、靶向治疗后肿瘤治疗领域的又一重要手段。但PD-1/PD-L1抑制剂在临床实践中却面临很多的问题,比如治疗周期长,进口药物费用高昂(美国的治疗费用大约15万美金/年,相当于人民币接近100万)。中国目前看一年的费用也在50万人民币上下。贵也就算了,关键是——还不是对每个患者都有效!
针对大部分实体瘤,PD-1抗体的有效率大概10%-50%。用在不合适的人身上,不但不能缓解病情,还可能延误病情,造成疾病进展。因此,全世界科学家、医生和患者最关心的问题是:“神药”在手,到底如何筛选合适的病人。
如何判断谁是“幸运儿”?
——生物标志物是最快速直接的手段
生物标志物(biomarker)作为最直接快速有效的检测手段,为了让患者能受到准确有效的治疗,生物标志物就担起了筛选患者、分类患者的重担,准确找出有药物响应的患者,让他们尽早接受最好的治疗。
目前研究较为深入的与PD-1抗体疗效相关性较大的生物标志物主要是1。 PD-L1阳性表达情况(PD-L1伴随诊断),2。肿瘤突变负荷(TMB),3.MSI和4。 EBV。
近期,由韩国科学家组成的研究团队,在著名期刊Nature Medicine发表了一篇可以写进教科书的胃癌免疫治疗研究成果。

他们在每个患者身上把这几个生物标志物:PD-L1、MSI、TMB、EBV都仔仔细细全测了一遍。结果发表在影响因子32.621的重量级期刊Nature Medicine上。不同的生物标志物给出了非常不同但又非常有意义的结果。
筛选“幸运儿”的标志物有哪些?
——这些标志物都很优秀
1。 PD-L1
PD-L1是一种在肿瘤细胞表面表达的蛋白,而免疫T细胞的表面表达PD-1蛋白。
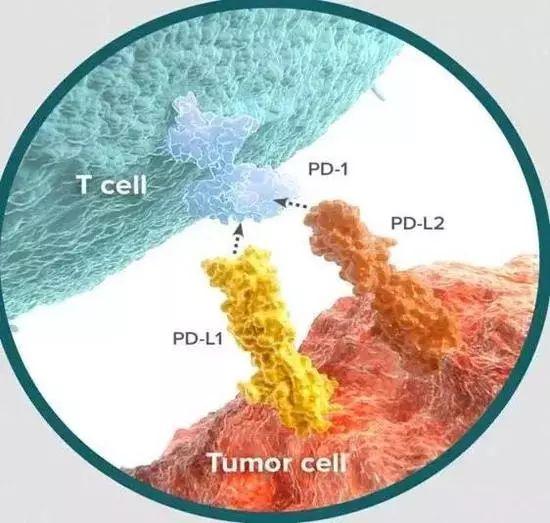
神奇的免疫治疗其实就是通过单克隆抗体保护PD-1,因此,PD-L1蛋白高表达的肿瘤细胞无疑就是免疫治疗的靶子。现在这是最热的免疫治疗标志物。
相关临床研究表明,PD-L1的表达与PD-L1/PD-1抑制剂的疗效相关,随着PD-L1表达升高疗效增加,疾病控制时间延长,而且预后改善。现已开展的很多关于PD-L1检测的临床试验表明,PD-L1表达阳性对预测免疫治疗在非小细胞肺癌、黑色素瘤、胃癌、食管鳞状细胞癌等多瘤种的疗效上都起到重要作用。
2。 MSI
微卫星不稳定性(Microsatellite instability,MSI)也是明星生物标志物之一,微卫星序列(Microsatellite,MS)在真核生物基因组中约占5%,是基因重组和变异的来源。

MSI便是由于在遗传物质复制过程中,各种错误的累积所致。肿瘤细胞的DNA突变多表现在微卫星序列异常,免疫细胞一眼就看出来有问题。
MSI最大的问题是应用很少,只有在很少的癌种很苛刻的条件下才能使用,而且对于样本要求很高,很多时候需要手术或者穿刺。
3。 TMB
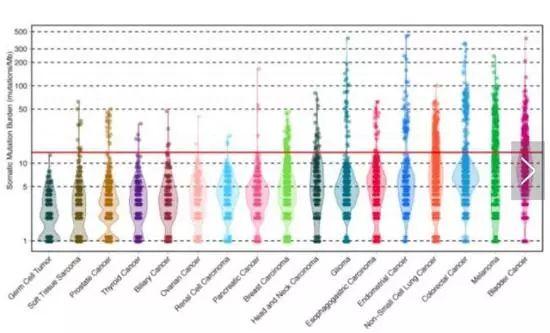
肿瘤突变负荷(Tumor mutation burden,TMB)是肿瘤组织每兆碱基中突变的数目。原理和MSI非常相似,只不过突变不在MS上,而在全基因组之中。
因此,TMB高也是预测使用PD-1抗体是否有效的一个重要生物标志物。

只是TMB检测更昂贵,而且检验标准非常不统一。而且不同癌种的TMB水平也很不一样。另外年龄也是一个很大的影响因素,年龄越高TMB越高,会影响正常值。
4。 EBV
最后,让我们来看看文献中新推荐的EBV标志物,EBV就是EB病毒(Epstein-Barr virus,EBV)。
EBV是鼻咽癌和胃癌中经常出现的外来入侵者。病毒的DNA会插入到人细胞DNA基因组序列中,导致细胞增殖异常。
“明星标志物”的评价指标都有哪些?
既要“挑得出”也要“挑得准”
“明星标志物”可不是这么好当上的,得经过重重指标的考验,仅凭ORR(Overall Response Rate总体反应率)还不能判断,还得靠敏感性、特异性统计学指标来统一评价。
敏感性、特异性,主要反映诊断标志物预测的能力,是一个标志物准或者不准最直接的评价标准,主要用于从已经确定是癌症患者的群体中,挑出可能有药物响应的那部分。
敏感性是“挑得出”,特异性是“挑得准”。

根据文献中提供的PD/SD/PR/CR的四种患者用药效果,我们计算每一个生物标志物的敏感性和特异性,得出:
PD-L1的敏感性=100%,特异性=63.16%
EBV的敏感性=40%,特异性=100%
MSI的敏感性=40%,特异性=97.62%
TMB的敏感性=42.86%,特异性=94.87%
PD-L1的敏感性是满分-“挑得出”,意味着每一个用药有效的患者都被PD-L1这个标记物挑出来了。而其它标记物的敏感性都在40%上下,意味着有60%的有效患者被预测为无效,让大部分用药有效患者失去用药的宝贵机会。
当然另外三个生物标志物也有优点,特异性高意味着“挑得准”,挑出来阳性的患者都是对药物有反应的,没有误挑出来的。但是和漏诊使患者失去了用药的机会相比,宁愿多挑出一些也不能漏过。
PD-L1的敏感性100%,患者不会漏诊,大大提高了药物的有效性,是优秀的生物标志物。
☆☆☆
PD-L1药物如何脱颖而出?
——“瑜亮之争”奠定江湖地位
当默沙东公司开始启动肺癌临床项目时,他们觉得自己落后BMS(百事美施贵宝)好几年,他们获得快速批准的机会只能是在一线治疗中展示出非常好的响应率。如何实现这一目标是一大挑战,他们决定求助于新的生物标志物——PD-L1的阳性表达。施贵宝则更看重另一个标记物TMB,与TMB不同,PD-L1是PD1的天然配体,是药物的作用位点。
默沙东团队希望通过选择具有高水平PD-L1的肿瘤患者达到提高疗效的目标。这次他们的策略成功了,科学战胜了商业利益。
在一项名为Keynote-024的开放III期临床试验中,PD-L1表达>50%的非小细胞肺癌患者中,和化疗相比, Keytruda(Merck公司的抗PD-1药物)降低了50%的疾病进展风险和40%的死亡风险。Keytruda相比化疗,PFS(无进展生存期,12.5对6个月)和OS(总生存期,30对14.2个月)都有显著提高!
而施贵宝的临床试验由于选择了错误的标记物宣告失败。这场BMS和Merck之间的瑜亮之战奠定了PD-L1蛋白标记物伴随诊断的王牌江湖地位。默沙东之后的多个癌种的临床试验都在依据PD-L1的阳性表达而展开,据最近的一项美国主流医生的调查结果,在非小细胞肺癌的一线治疗前,73%的医生非常愿意(very likely)选择PD-L1检测,27%的医生很愿意(likely)选择PD-L1检测,不选择检测的医生比例是零。
而如今PD-1作为一个可以对应于多种癌种,并有显著治疗效果的药物,已经得到了美国FDA的审核,PD-L1非小细胞伴随诊断被收入美国国立综合癌症网络(National Comprehensive Cancer Network,NCCN)临床实践指南之中,NCCN是临床医生人人必读的指南,临床诊断和治疗常以指南内容为金标准。
☆☆☆
PD-L1缺点如何克服?
肿瘤捕手可精准挑出获益人群
目前病理上PD-L1检测虽然有效,但还不是完美的。有以下几个缺点:
不够标准化:病理的判读还是过于依赖病理医生的个人经验。
假阴性:越来越多的数据证明IHC的结果有比较多的假阴性,尤其在活检穿刺的样品。由于PD-L1表达在组织上的空间异质性,穿刺样品由于组织量的局限,经常导致假阴性。
无法取得组织。大约有40%的患者因为不愿意,或者实际操作的原因,都获得不到组织样本。
即使有了组织样本,由于时效性以及取样痛苦性,不能经常获得动态、实时的数据。
针对这一问题的解决方案就在于液体活检。利用灵敏的液体活检CTC检测技术,可以检测出游离于外周血中的肿瘤细胞,再进行分析,就精准可以测出CTC上的PD-L1表达。比如中科院的肿瘤捕手CTC PD-L1伴随诊断技术,应用准确定量的纳米医学免疫荧光技术,可以做到更精准的PD-L1表达分析,从而挑出获益人群。
这个技术只需抽血,就可以指导患者是否需要采用“抗癌神药”,可重复检测,具有高灵敏度、高特异性、操作简便、动态实时的优点,把PD-L1伴随诊断技术推向了新的高度。
在2018年ASCO会议上,肿瘤捕手团队发布了和恒瑞、信达等中国药企合作的PD-1药物在消化道肿瘤临床试验结果,显示CTC PD-L1伴随诊断检测与药物具有高相应,可以将平均不到20%的反应率提升到64%。
科学就是这样,不断进步,不断前行。目前国际上,利用CTC PD-L1伴随诊断(Companion Diagnostics)细分患者群体,确定最佳治疗策略,有助于将PD-1/PD-L1药物推向一线,推向更早期,这就是肿瘤患者真正春天的到来。
参考文献
Kim S T, Cristescu R, Bass A J, et al.Comprehensive molecular characterization of clinical responses to PD-1inhibition in metastatic gastric cancer`J`。 Nature Medicine, 2018.
Yue C, Jiang Y, Li P, Wang Y, Xue J, Li N, Li D, Wang R, Dang Y, Hu Z, Yang Y, Xu J。 Dynamic change of PD-L1 expression on circulating tumor cells in advanced solid tumor patients undergoing PD-1 blockade therapy。 Oncoimmunology. 2018.